Rytm okołodobowy
Postęp techniczny, jaki nastąpił w ostatnim stuleciu, i możliwość korzystania ze sztucznego oświetlenia spowodowały odejście od naturalnego rytmu życia, związanego z rytmem dnia i nocy. Nieregularne pory aktywności i snu, ekspozycja na światło w godzinach wieczornych i nocnych, praca zmianowa oraz podróże lotnicze ze zmianą stref czasowych powodują, że wiele osób cierpi na zaburzenia rytmu okołodobowego, które objawiają się m.in. zaburzeniami snu i mogą prowadzić do wielu innych chorób.

Fot. pixabay.com
Rytm okołodobowy warunkuje prawidłowe funkcjonowanie organizmu, gdyż pozwala na dostosowanie licznych procesów wewnętrznych do zmieniających się cyklicznie warunków środowiskowych, wynikających z ruchu wirowego Ziemi. Zalicza się do nich na przykład rytm światła i temperatury.
Rytm okołodobowy warunkuje to, kiedy sprawność fizyczna i psychiczna człowieka w ciągu doby jest najlepsza, oraz to, jaka pora snu jest dla niego najkorzystniejsza. Osobom z regularnym, zgodnym z rytmem dnia i nocy, rytmem okołodobowym łatwiej osiągać dobre wyniki w szkole i w pracy. Ich sen jest spokojny i regenerujący. Rytm okołodobowy sprawia, że organizm funkcjonuje jak doskonała orkiestra symfoniczna. Wszystkie procesy biologiczne, tak jak instrumenty w orkiestrze, współgrają ze sobą, a ich korzystne parametry przypadają na najodpowiedniejszą porę doby. Zaburzenia rytmu okołodobowego zakłócają tę harmonię. Człowiek zaczyna się czuć coraz gorzej, a do złego samopoczucia psychicznego dochodzą z czasem inne problemy zdrowotne. Za regulację rytmu okołodobowego odpowiada specjalna struktura anatomiczna w mózgu, nazywana jądrami nadskrzyżowaniowymi lub zegarem biologicznym. Odmierza ona czas wewnątrz organizmu i wpływa na funkcjonowanie człowieka w ciągu doby.
Okres zegara biologicznego u większości ludzi wynosi trochę więcej niż 24 godziny, więc w rezultacie mówi się o wewnętrznym rytmie okołodobowym. Rytm okołodobowy człowieka ulega zsynchronizowaniu z 24-godzinną dobą poprzez jego skrócenie w wyniku działania czynników zewnętrznych, tzw. wyznaczników czasu, określanych z języka niemieckiego terminem Zeitgebers (dosłownie „dawcy czasu”).
Najważniejszym czynnikiem kształtującym rytm okołodobowy jest światło. Padając na siatkówkę oka, wpływa na czynność zegara biologicznego, który z kolei synchronizuje wszystkie układy organizmu. Zegar biologiczny komunikuje się z resztą organizmu za pomocą melatoniny, hormonu, którego wydzielanie przypada na okres ciemności. W ten sposób za pośrednictwem zegara biologicznego i melatoniny rytm światło–ciemność synchronizuje rytm naszego funkcjonowania do 24 godzin.
Światło jest najważniejszym wyznacznikiem czasu dla człowieka, ale nie jedynym. Nawet w przypadku braku bodźców świetlnych, np. w warunkach nocy polarnej lub w przypadku osób niewdomych, można utrzymać rytm 24-godzinny. Dzieje się tak, ponieważ na rytm okołodobowy mają wpływ również inne czynniki, np.:
- aktywność społeczna i umysłowa związana ze spotykaniem innych ludzi oraz pracą i nauką; czynniki te kształtują rytm pracy mózgu,
- rytm posiłków – ważny wyznacznik czasu dla przewodu pokarmowego i organów biorących udział w procesach metabolicznych, np. wątroby,
- wysiłek fizyczny – ważny wyznacznik czasu dla mięśni,
- istotne znaczenie w utrzymaniu rytmu 24-godzinnego ma również możliwość korzystania ze wskazań zegarów i budzików, czy z informacji o aktualnej godzinie podawanych w audycjach radiowych i telewizyjnych; te „cywilizacyjne wskaźniki czasu” umożliwiają stałe pory wykonywania określonych czynności każdego dnia.
Zaburzenia rytmu okołodobowego
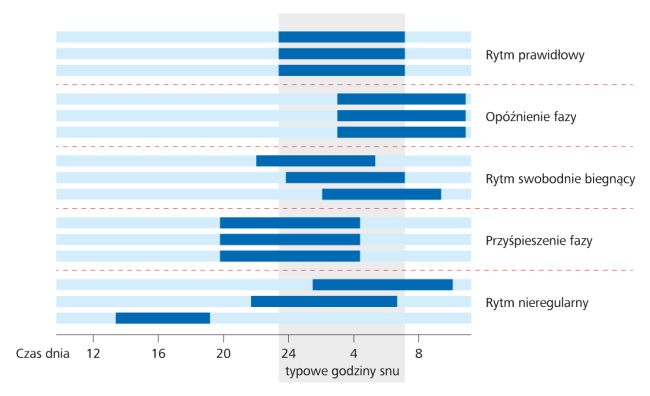
Najczęstszym zaburzeniem rytmu okołodobowego jest zespół opóźnionej fazy snu (delayed sleep phase syndrome – DSPS). Szacuje się, że na zaburzenie to może chorować nawet do 7% pacjentów zgłaszających się po poradę z powodu bezsenności. Choroba szczególnie często dotyczy osób młodych, poniżej 30. roku życia. Jej istotą jest opóźniona w stosunku do przeciętnej w społeczeństwie pora snu. Początek snu występuje po godzinie 2.00, natomiast jeśli pacjent może spać rano do woli, profil snu i długość snu są prawidłowe. Przesunięcie fazy snu występuje najczęściej już od dzieciństwa i nasila się w okresie dojrzewania. Osoby dotknięte zespołem opóźnionej fazy snu pozostają często klinicznie bez objawów aż do czasu pójścia do szkoły czy podjęcia pracy, kiedy to zaburzenie staje się źródłem problemów z porannym wstawaniem.
Bardzo ważne jest rozróżnianie „prawdziwego”, biologicznie warunkowego zespołu opóźnionej fazy snu i nawykowej opóźnionej fazy snu, wynikającej z trybu życia, np. korzystania z komputera lub oglądania do późna telewizji czy uprawiania sportu w godzinach wieczornych. Z tego względu pierwszym krokiem w leczeniu tego zaburzenia powinno być ścisłe przestrzeganie rytmu wstawania rano oraz zakaz używania komputera i oglądania telewizji wieczorem. U osób z nawykowym opóźnieniem fazy snu dzięki takiemu postępowaniu po 6–8 tygodniach organizm dostosowuje się do nowych, bardziej korzystnych dla funkcjonowania społecznego pór snu. Jego objawy przeważnie ustępują z wiekiem w związku z fizjologicznym przesuwaniem się fazy snu na wcześniejsze godziny.
Zespół przyśpieszonej fazy snu (advanced sleep phase syndrome – ASPS) jest typowy dla osób po 60. roku życia. Preferowana pora snu zaczyna się wtedy często już przed godziną 21.00, a sen kończy się o często już o 3.00–4.00 w nocy. Pacjenci z zespołem przyśpieszonej fazy snu często zgłaszają się do lekarza pod wpływem nalegań członków rodziny, budzonych ich porannym krzątaniem się po domu. Stosowanie leków wydłużających sen jest w takich przypadkach kontrowersyjne, ponieważ u osób w wieku podeszłym zaburzenie to jest najprawdopodobniej wariantem normy, a leki sedatywne (zwłaszcza pochodne benzodiazepiny) powodują u osób w tym wieku pogorszenie procesów poznawczych i znacznie zwiększają ryzyko upadków. Wydaje się, że najwłaściwszym postępowaniem jest takie zaplanowanie dnia, aby osoba z zespołem przyśpieszonej fazy snu wieczorem jak najdłużej miała jakieś zajęcie i mogła przebywać z innymi domownikami. Pożądana jest również ekspozycja na światło w godzinach wieczornych.
Rytm wolno biegnący to rzadko występujące zaburzenie, najczęściej obserwowane u osób niewidomych lub znajdujących się w izolacji od czynników środowiskowych i interakcji społecznych. Pacjent każdego dnia zasypia i budzi się później, zgodnie z jego własnym wewnętrznym rytmem okołodobowym, dłuższym niż 24 godziny. Leczenie polega na wzmocnieniu ekspozycji na wyznaczniki czasu.
Najczęstszą przyczyną zaburzeń snu pod postacią nieregularnego rytmu okołodobowego są: nieregularny tryb życia i praca zmianowa. Praca zmianowa jest szkodliwa i w ciągu kilku–kilkunastu lat prowadzi do wystąpienia zaburzeń snu u większości pracujących w trybie zmianowym osób. Szkodliwość pracy zmianowej można zmniejszyć poprzez stosowanie regularnego grafiku zmian. Najkorzystniejszy jest system pracy zmianowej polegający na zmianach godzin pracy nie częściej niż co tydzień. Godziny pracy powinny być przesuwane w kierunku zgodnym z kierunkiem wskazówek zegara. Pracownik ze zmiany wcześniejszej powinien przechodzić na zmianę późniejszą, co jest zgodne z tym, że człowiekowi łatwiej wydłużać okres aktywności niż go skracać. Pojawienie się zaburzeń snu u osób pracujących zmianowo powinno skłaniać lekarza do doradzania choremu zmiany stanowiska/trybu pracy. Stosowanie metod chronobiologicznych (fototerapia, melatonina, leki melatoninergiczne), leków nasennych i stymulujących, choć opisywane jako korzystne, bardziej poprawia wydajność pracy niż stan zdrowia tych osób.
Diagnostyka
Lekarze dysponują metodami diagnostycznymi, które można wykorzystać w ocenie rytmu okołodobowego. Zalicza się do nich:
- aktygrafię, czyli pomiar rytmu aktywności i spoczynku za pomocą specjalnych rejestratorów, które osoba badana zwykle nosi na nadgarstku ręki (tak jak zegarek) nieprzerwanie przez 1–2 tygodnie,
- pomiar wieczornego rytmu wydzielania melatoniny, który polega na pobieraniu wieczorem co godzinę przez 5 kolejnych godzin próbek śliny, w których oznacza się stężenie melatoniny; pozwala to na oznaczenie godziny rozpoczęcia wieczornego wydzielania melatoniny, którą określa się jako DLMO (dim light melatonin onset),
- pomiar wewnętrznej temperatury ciała – badanie trwa aż 36 godzin, w ciągu których osoba badana musi przebywać w pomieszczeniu o stałej temperaturze zapewnianej przez klimatyzację; konieczne jest również spożywanie przez cały czas badania zrównoważonych kalorycznie i neutralnych pod względem temperatury pokarmów.
Wykonanie tych specjalistycznych badań rzadko jest konieczne. Rytm okołodobowy można wystarczająco dokładnie opisać z użyciem prostych metod, które pacjent może zastosować samodzielnie, takich jak dzienniczki snu oraz skale i kwestionariusze kliniczne, np. kwestionariusz (chronotypu) „skowronek-sowa” (Morningness-Eveningness Questionnaire – MEQ, tłumaczenie na język polski: prof. W. Ciarkowska, dr A. Lorenc-Duda, dr D. Andrzejczak, dr B. Wrodycka-Żytkowska, prof. J.B. Zawilska, dr hab. Ł. Święcicki).
Leczenie
W przypadku zaburzeń rytmu okołodobowego pierwszym etapem leczenia jest zawsze próba uregulowania trybu życia. Większość pacjentów z zaburzeniami rytmu okołodobowego cierpi bowiem na tzw. zaburzenia nawykowe, wynikające z nieregularnego i niehigienicznego trybu życia.
W leczeniu zaburzeń rytmu okołodobowego bardzo istotne znaczenie ma pamiętanie o kluczowej roli światła w regulacji zegara biologicznego.
Dla osób z opóźnioną fazą snu szczególnie niekorzystna jest ekspozycja na światło przed planowanym pójściem spać, typowo w godzinach późnowieczornych i nocnych, ponieważ wówczas światło najbardziej opóźnia rytm okołodobowy, czyli np. porę snu. Sprzyja ona natomiast funkcjonowaniu po przebudzeniu, gdyż światło przyśpiesza rytm okołodobowy, umożliwiając szybsze zaśnięcie wieczorem. W przypadku osób z zespołem przyspieszonej fazy snu jest odwrotnie – ekspozycja na światło w godzinach porannych im nie służy, ponieważ wtedy najsilniej przesuwa ona porę snu na wcześniejsze godzinny (przyśpiesza rytm okołodobowy). W tej grupie pozytywne efekty przynosi ekspozycja na światło w godzinach wieczornych, która powoduje opóźnienie rytmu okołodobowego i późniejsze zaśnięcie.
Należy również pamiętać, że na czynność zegara biologicznego najsilniej wpływa światło (zwłaszcza o niebieskim widmie) padające bezpośrednio na oczy. Takim źródłem światła są na przykład ekrany telewizorów i monitory komputerów. U znacznej części młodzieży i młodych dorosłych opóźnienie rytmu snu może być związane z korzystaniem z komputerów i oglądaniem telewizji w późnych godzinach wieczornych. Dla osób w wieku podeszłym bardzo niekorzystne jest z kolei włączanie telewizji w nocy, po wybudzeniu się ze snu.
Oprócz ekspozycji na światło o właściwej porze dnia zaburzenia rytmu okołodobowego leczy się również poprzez wzmocnienie innych wyznaczników czasu.
Osoby z chronotypem wieczornym, chcące przesunąć swój rytm na godziny wcześniejsze, powinny rano wstawać o tej samej porze, również w dni wolne od nauki i pracy, i aktywnie zaczynać dzień, tzn. wziąć chłodny prysznic, zjeść obfite i ciepłe śniadanie lub wypić do śniadania gorący napój, jak najszybciej wyjść na światło słoneczne lub przebywać w jasno oświetlonych pomieszczeniach, jak najszybciej dążyć do spotkania z inną osobą lub podjęcia nauki/pracy. Wieczorem powinny za to unikać przebywania w jasno oświetlonych pomieszczeniach, a do czytania stosować łagodne źródło światła padające zza głowy, najlepiej gdy jest ono ciepłe, o barwie żółtej. Niewskazana jest również praca przy komputerze i oglądanie telewizji.
Osoby z chronotypem porannym, chcące przesunąć swój rytm na godziny późniejsze, powinny unikać rano ekspozycji na światło słoneczne i przebywania w jasno oświetlonych pomieszczeniach oraz zasłaniać szczelnie okna na noc, aby światło poranka ich nie wybudzało; wskazana jest natomiast ekspozycja na światło i przebywanie w jasno oświetlonych pomieszczeniach w godzinach wieczornych. Aktywność społeczną i umysłową powinny przesuwać z godzin porannych na popołudniowe i wieczorne, na wieczór planować spotkania z rodziną i znajomymi, umawiać się na rozmowy telefoniczne, a także ćwiczyć fizycznie.
Aby leczenie poprzez wzmacnianie wyznaczników czasu przyniosło spodziewane efekty, powinno trwać 6–8 tygodni.
Należy pamiętać, że leczenie takie jest zalecane tylko u pacjentów skarżących się wyłącznie na zaburzenia rytmu okołodobowego, czyli niezgłaszających żadnych innych objawów. Jeśli oprócz zaburzeń rytmu okołodobowego występują również inne objawy, należy się zwrócić do lekarza, ponieważ przyczyną zaburzeń może być inna choroba.
Chronoterapia – leczenie w ośrodkach medycyny snu
Pacjenci z zaburzeniami rytmu okołodobowego, u których trwające 8 tygodni leczenie poprzez wzmocnienie wyznaczników czasu nie przyniosło poprawy, powinni się zwrócić do lekarza specjalizującego się w leczeniu zaburzeń rytmu okołodobowego, np. w ośrodkach medycyny snu lub niektórych poradniach zdrowia psychicznego. Po zweryfikowaniu rozpoznania i wykluczeniu innych chorób lekarz może zalecić jeszcze bardziej rygorystyczne przestrzeganie wymienionych powyżej zasad oraz dodatkowe regulowanie ekspozycji na światło poprzez noszenie okularów przeciwsłonecznych w godzinach wieczornych przez osoby z zespołem opóźnionej fazy snu, a w godzinach porannych przez osoby z przyspieszoną fazą snu.
Jeśli i to nie spowoduje poprawy, konieczne może być zastosowanie leczenia fototerapią i melatoniną.
1. W zespole opóźnionej fazy snu fototerapię z użyciem specjalnych lamp dających światło o natężeniu 10 000 luksów należy stosować przez 30 minut rano, a melatoninę w dawce 2–5 mg podawać około 5 godzin przed snem.
2. W zespole przyspieszonej fazy snu najlepiej stosować fototerapię o natężeniu światła 2000 luksów przez 2 godziny od godziny 8.00 wieczorem lub o natężeniu 5000 luksów przez godzinę od godziny 9.00 wieczorem.
















